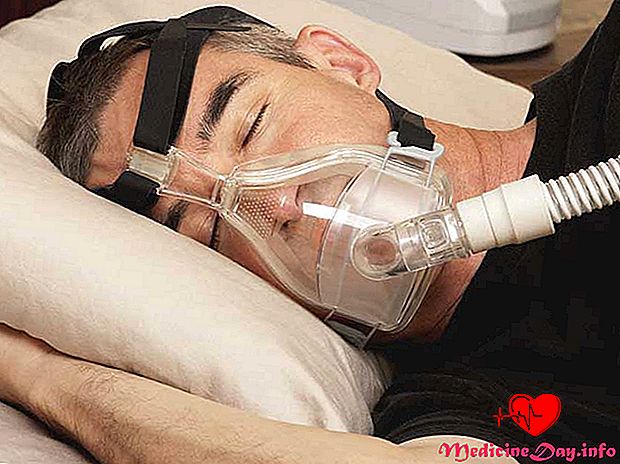
Was ist BiPAP-Therapie?
Bilepel-positiver Atemwegsdruck (BiPAP) -Therapie wird oft bei der Behandlung von chronisch-obstruktiver Lungenerkrankung (COPD) eingesetzt. COPD ist ein Oberbegriff für Lungen- und Atemwegserkrankungen, die das Atmen erschweren.
Anfangs war die Therapie nur stationär in Krankenhäusern verfügbar. Jetzt kann es zu Hause gemacht werden.
Moderne BiPAP-Maschinen sind Tischgeräte, die mit Schläuchen und einer Maske ausgestattet sind. Sie legen die Maske einfach über Nase und / oder Mund, um zwei Druckluftzonen zu erhalten. Beim Einatmen wird ein Druckniveau abgegeben, beim Ausatmen ein niedrigerer Druck.
BiPAP-Geräte verfügen oft über einen "intelligenten" Atemzeitmesser, der sich an Ihre Atemmuster anpasst. Bei Bedarf wird das Niveau der Druckluft automatisch zurückgesetzt, um die Atmung auf dem richtigen Niveau zu halten.
Diese Therapie ist eine Art der nichtinvasiven Beatmung (NIV). Dies liegt daran, dass die BiPAP-Therapie keinen chirurgischen Eingriff erfordert, wie Intubation oder Tracheotomie.
Lesen Sie weiter, um zu erfahren, wie diese Therapie beim Umgang mit COPD hilft und wie sie mit anderen Behandlungsoptionen verglichen wird.
Wie hilft BiPAP bei COPD?
Wenn Sie an COPD leiden, ist Ihre Atmung wahrscheinlich beeinträchtigt. Kurzatmigkeit und Keuchen sind häufige Symptome von COPD, und diese Symptome können sich verschlechtern, wenn der Zustand fortschreitet.
Die BiPAP-Therapie zielt auf diese dysfunktionalen Atemmuster ab. Durch einen benutzerdefinierten Luftdruck beim Einatmen und einen zweiten benutzerdefinierten Luftdruck beim Ausatmen kann die Maschine Ihren überbelasteten Lungen- und Brustwandmuskeln Erleichterung verschaffen.
Diese Therapie wurde ursprünglich aus gutem Grund zur Behandlung von Schlafapnoe eingesetzt. Wenn Sie schlafen, verlässt sich Ihr Körper auf Ihr zentrales Nervensystem, um den Atemprozess zu leiten. Wenn Sie in einer liegenden Position ruhen, erfahren Sie mehr Widerstand beim Atmen.
Abhängig von Ihren individuellen Bedürfnissen kann die BiPAP-Therapie stattfinden, wenn Sie wach sind oder schlafen. Die Nutzung tagsüber kann soziale Interaktionen unter anderem begrenzen, kann aber in bestimmten Situationen notwendig sein.
Normalerweise verwenden Sie nachts eine BiPAP-Maschine, um Ihre Atemwege offen zu halten, während Sie schlafen. Dies unterstützt den Austausch von Sauerstoff mit Kohlendioxid, so dass Sie leichter atmen können.
Für Menschen mit COPD bedeutet dies weniger Atemnot während der Nacht. Der Druck in Ihrem Atemweg fördert einen stetigen Sauerstofffluss. Dies ermöglicht Ihren Lungen effizienter Sauerstoff zu Ihrem Körper zu transportieren und überschüssiges Kohlendioxid zu entfernen.
Die Forschung hat gezeigt, dass bei regelmäßiger nächtlicher BiPAP-Anwendung bei Menschen mit COPD und höheren Kohlendioxidwerten die Lebensqualität und Atemnot verbessert und das langfristige Überleben gesteigert werden kann.
Gibt es irgendwelche Nebenwirkungen?
Die häufigsten Nebenwirkungen der BiPAP-Therapie sind:
- trockene Nase
- verstopfte Nase
- Rhinitis
- allgemeines Unbehagen
- Klaustrophobie
Wenn Ihre Maske locker ist, kann es auch zu einem Maskenleck kommen. Dies kann verhindern, dass die Maschine den vorgeschriebenen Druck aufrechterhält. Wenn dies passiert, kann es Ihre Atmung beeinträchtigen.
Um zu verhindern, dass ein Luftleck auftritt, ist es wichtig, dass Sie eine Maske kaufen, die genau an Mund, Nase oder beides angepasst ist. Nachdem Sie die Maske aufgesetzt haben, führen Sie Ihre Finger über die Kanten, um sicherzustellen, dass sie "versiegelt" und an Ihr Gesicht angepasst ist.
Kann BiPAP irgendwelche Komplikationen verursachen?
Komplikationen von BiPAP sind selten, aber BiPAP ist keine angemessene Behandlung für alle Menschen mit Atemwegsproblemen. Die meisten Komplikationen betreffen eine Verschlechterung der Lungenfunktion oder eine Verletzung. Sprechen Sie mit Ihrem Arzt über die individuellen Risiken und Vorteile, die Sie möglicherweise mit der BiPAP-Therapie haben. Sie können Ihnen helfen, Ihre Optionen abzuwägen und weitere Hinweise zu geben.
Was ist der Unterschied zwischen CPAP- und BiPAP-Therapien?
Continuous Positive Airway Pressure (CPAP) ist eine andere Art von NIV. Wie bei BiPAP verdrängt CPAP Druckluft aus einem Tischgerät.
Der Hauptunterschied besteht darin, dass CPAP nur einen voreingestellten Luftdruck liefert. Derselbe kontinuierliche Druck wird sowohl beim Einatmen als auch beim Ausatmen abgegeben. Dies kann das Ausatmen für manche Menschen erschweren.
Der einzigartige Luftdruck kann helfen, Ihre Atemwege offen zu halten. Aber Forscher fanden heraus, dass es für Menschen mit COPD nicht so vorteilhaft ist, es sei denn, sie haben auch eine obstruktive Schlafapnoe.
BiPAP-Maschinen bieten zwei verschiedene Luftdruckstufen, die das Ausatmen einfacher machen als bei einer CPAP-Maschine. Aus diesem Grund wird BiPAP für Menschen mit COPD bevorzugt. Es reduziert die Arbeit, die es braucht, um zu atmen, was bei Menschen mit COPD wichtig ist, die viel Energie atmen.
CPAP hat die gleichen Nebenwirkungen wie BiPAP.
BiPAP kann auch zur Behandlung von Schlafapnoe eingesetzt werden, insbesondere wenn CPAP nicht hilfreich war.
Gibt es andere Therapien?
Obwohl einige Forscher BiPAP als die beste Therapie für COPD gelobt haben, ist es nicht Ihre einzige Option.
Wenn Sie Ihre Liste potenzieller Änderungen des Lebensstils bereits ausgeschöpft haben - und die Gewohnheit aufgegeben haben, wenn Sie Raucher sind -, kann Ihr aktualisierter Behandlungsplan eine Kombination aus Medikamenten und Sauerstofftherapien enthalten. Eine Operation wird typischerweise nur als letzter Ausweg durchgeführt.
Medikation
Abhängig von Ihren Bedürfnissen kann Ihr Arzt einen kurzwirksamen oder einen lang wirksamen Bronchodilatator oder beides empfehlen. Bronchodilatatoren helfen, die Muskeln in den Atemwegen zu entspannen. Dadurch können sich Ihre Atemwege besser öffnen und die Atmung erleichtert werden.
Dieses Medikament wird über eine Vernebler-Maschine oder einen Inhalator verabreicht. Mit diesen Geräten kann das Medikament direkt in die Lunge gelangen.
In schweren Fällen kann Ihr Arzt auch ein inhalatives Steroid zur Ergänzung Ihres Bronchodilatators verschreiben. Steroide können helfen, Entzündungen in den Atemwegen zu reduzieren.
Erfahren Sie mehr: Eine Liste von Medikamenten zur Linderung Ihrer COPD-Symptome
Sauerstoff Therapie
Ähnlich wie BiPAP-Therapie, Sauerstoff-Therapie liefert oft Sauerstoff in Ihre Lungen durch eine Gesichtsmaske. Sauerstoff kann auch durch Schläuche in der Nase oder ein Rohr in der Luftröhre verabreicht verabreicht werden.
Dieser Sauerstoff ist in einem tragbaren Tank enthalten, den Sie auffüllen müssen, sobald der Füllstand niedrig ist. Sie können Sauerstofftherapie Tag oder Nacht verwenden, wann immer es für Sie von Vorteil ist.
Im Gegensatz zur BiPAP-Therapie liefert die Sauerstofftherapie nur einen bestimmten Sauerstoffgehalt. Sauerstoff aus einem Sauerstofftank ist nicht auf Ihre individuellen Bedürfnisse zugeschnitten, es gibt keinen Druck auf Ihre Atemwege und die Maschine kann sich nicht an Ihre speziellen Atemmuster anpassen.
Chirurgie
Wenn Sie schwere Symptome haben und nicht gut auf andere Therapien ansprechen, kann Ihr Arzt eine Operation empfehlen. Dies ist normalerweise ein letzter Ausweg.
Je nach Ihren individuellen Bedürfnissen kann Ihr Arzt Folgendes empfehlen:
- bullectomy, um bullae, die sich über beschädigte Luftsäcke bilden, aus den Lungen zu entfernen
- Lungenvolumenreduktion, um beschädigtes Lungengewebe zu entfernen
- Lungentransplantation
Welche Therapie ist für Sie geeignet?
Arbeiten Sie mit Ihrem Arzt zusammen, um den besten Behandlungsplan für Sie zu finden. Ihre individuellen Symptome helfen Ihrem Arzt bei der Entscheidung für Therapien und machen personalisierte Empfehlungen.
Viele Menschen mit COPD finden oft, dass das Schlafen unbequem ist. In diesen Fällen könnte BiPAP der richtige Weg sein. Ihr Arzt kann Ihnen auch eine Kombination von Medikamenten und Sauerstofftherapien empfehlen.
Erkundigen Sie sich bei Ihrem Arzt bei folgenden Fragen:
- Was ist die beste Therapie für mich?
- Gibt es Alternativen?
- Muss ich das täglich regelmäßig benutzen? Ist es eine temporäre oder dauerhafte Lösung?
- Welche Veränderungen des Lebensstils kann ich vornehmen, um meine Symptome zu verbessern?
- Wird dies durch Versicherungen oder Medicare abgedeckt?
Letztendlich hängt die von Ihnen gewählte Therapie davon ab, welchen Effekt Ihre Lungenfunktion auf Sie hat und welche Methoden die Luft, die Sie benötigen, am besten in Ihre Lunge bringen.